زراعة الأسنان
تعد صحة الأسنان من الأمور الأساسية التي تؤثر على جودة حياتنا اليومية. مع تزايد الوعي بأهمية العناية بالأسنان واللثة، يزداد الاهتمام بزيارة العيادات الطبية المتخصصة واستشارة الأطباء المختصين في مجال طب الأسنان. في هذا المقال، سنتناول أهم المعلومات التي يجب عليك معرفتها عن الأسنان، وسنجيب على بعض الأسئلة الشائعة التي قد تتبادر إلى ذهنك.
إحجز موعدك الآن
السبت الى الخميس:
١٠ صباحاً الى ١٠ مساءاً
الجمعة :
مغلق
زراعة الأسنان
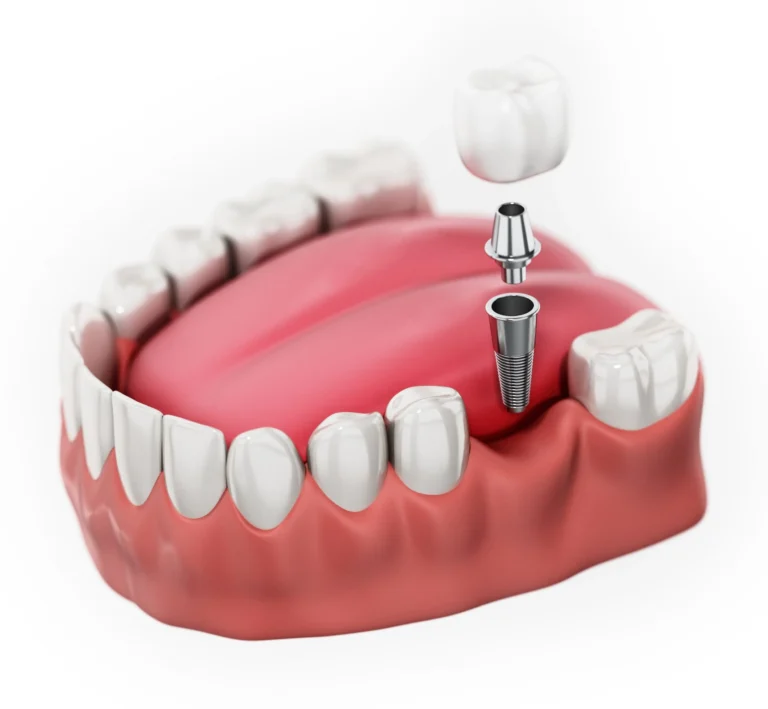
زراعة الأسنان هي بديل دائم للسن المفقود يعتمد على غرس جسم (عادةً من التيتانيوم أو سبائك التيتانيوم/الزركونيا) داخل عظم الفك ليتأصل (osseointegration) ويكوّن قاعدة قوية لتركيب (تاج، جسر، أو تثبيت لأسنان متحركة). الغرس يعمل كجذر صناعي يتصل بالعظم ويحمل قوة المضغ.
أنواع الزرعات والمواد
Endosteal (داخل العظم): الأكثر شيوعًا — برغي أو أسطوانة تدخل العظم.
Subperiosteal ( فوق العظم): إطار يوضع فوق عظم الفك عند نقص عظم كبير.
زراعات زركونيا صلبة (تيتانيوم مقابل زركونيا): التيتانيوم المألوف بسبب السلوكية الميكانيكية والاندماج العظمي الجيد؛ الزركونيا خيار خالٍ من المعادن ويعطي جماليه في بعض الحالات
مؤشرات وموانع
مؤشرات عامة :
سن مفرد/أكثر مفقود يؤثر على النطق، المضغ، أو الجمالية.
حالات لا يصلح لها جسر ثابت (عدم وجود أسنان داعمة كافية).
موانع نسبية ومطلقة :
مطلق: مرضى غير قادرين على إجراء جراحة (حالة طبية خطيرة جدًا غير مستقرة).
نسبي: تدخين كثيف، داء سكري غير متحكم، أمراض نسيج ضام، تاريخ اشعاع للفك، أمراض لثوية نشطة — كلها عوامل تزيد خطر الفشل وتحتاج لتقييم وتعليم المريض
تقييم المريض قبل التخطيط
- كشف سريري كامل: حالة اللثة، نمط الإطباق، فراغات الأسنان، وظائف المضغ، متطلبات للمناطق الجمالية.
- صور ومخططات: صورة بانورامية + CBCT ثلاثي الأبعاد لتقييم عرض/ارتفاع العظم، علاقته بالأنسجة الحيوية (العصب السنخي السفلي، الجيب الانفي).
- تقييم صحي شامل: سكر، أدوية (مضادات تخثر، دواء بيسفوسفونات)، حالات مناعية.
- تاريخ علاجي دوري: تاريخ أمراض لثوية سابق، عادات (تدخين)، التزام المريض بالرعاية.
استخدام التصوير ثلاثي الأبعاد (CBCT) أصبح معيارًا بالغ الأهمية لتخطيط وضع الزرعة وتوقّع الحاجة إلى تطعيم عظمي أو رفع جيب أنفي
تخطيط العلاج (اختيار زمن الزرع ونمط التحميل)
التخطيط يحدد: هل سيُزرع مباشرة بعد الخلع (Immediate)، أم بعد 4–8 أسابيع (Early)، أم بعد >6 أشهر (Late). كذلك يقرر الفريق هل سيُحمّل فوريًا (Immediate loading) أم بعد فترة شفاء. التوجّهات العالمية (ITI وconsensus groups) تصف معايير لكل بروتوكول بناءً على جودة العظم والهدف التجميلي خطوات الجراحة (تفصيل تقني)
(أعطي هنا وصفًا متسلسلاً شائعًا/قياسيًا؛ كل خطة تُعدّل حسب الحالة)
أ. التحضيرات
تعليم المريض (نظام غذائي، أدوية)، قياسات الحيوية، غسيل فم، توقيت وموقع التخدير.
وضع الأدوات المعقمة ومرشد رقمي (surgical guide) عند الحاجة.
ب. التخدير وشق اللثة
عادة تخدير موضعي ± مهدئات و/أو مخدر عام في حالات معقدة.
يتم إجراء شق صغير في اللثة للكشف عن العظم، مع الحفاظ على اللثة صحية لتسهيل الشفاء .
ج. تجهيـز الموقع (تسلسل الحفر)
استخدام دريل الحفر متدرجة بُطيئة وسليمة تبريدًا بالمحلول الملحي لمنع الاحتراق العظمي.
عمق وقطر القناة محسوبان ليتطابقا مع حجم الزرعة المطلوبة.
د. إدخال الزرعة
توضع الزرعة وتحقن بتطعيم عظمي متناسب لتأمين ثبات مبدئي (primary stability) — مهم جدًا إذا كان هناك نية للتركيب الفوري.
في البروتوكول ذو المرحلتين (two-stage)، تُغطَّى الزرعة باللثة وتُترك لتندمج (2–6 أشهر حسب الفك وجودة العظم).
هـ. إجراءات مرافقة محتملة
تطعيم عظمي (bone graft) عند نقص العظم (autograft/allograft/xenograft/هيدروكسي أباتيت/بيوكتيف).
رفع الجيب الأنفي في منطقة الضواحك العلوية عند انخفاض مستوى العظم.
استخدام أغشية حيوية (membranes) لتقنية التوجيه النسيجي العظمي.
فترة الدمج (مع العظم) والتركيب النهائي
فترة الدمج تختلف: عادةً 2–3 أشهر للفك السفلي و3–6 أشهر للفك العلوي، لكن يمكن أن تكون أقصر أو تُعطى تركيباً فوريًا اعتمادًا على الثبات المبدئي وجودة العظم.
بعد شفاء العظم، تُفتح منطقة اللثة (إن لزم) وتُركب الدعامـة (abutment) ثم تُصنع التركيبات النهائية (تاج خزفي، جسر ).
أنواع البروستيك (تركيبات)
تاج مفرد فوق زرعة (cement-retained أو screw-retained). اختيار بينهما يعتمد على الوصول لإزالة البرغي، الجمالية ، والتحكم بالمساحة اللثوية.
جسور مثبتة على زرعات لتعويض أكثر من سن.
تركيبات كاملة مثبتة على زرعات (All-on-4/All-on-6) لتثبيت قوس كامل بأساليب تركيب مختلفة.
المضاعفات وإدارة المشاكل
مضاعفات مبكرة: نزيف، ألم شديد، التهاب جراحي، إصابة أعصاب .
مضاعفات متأخرة: فشل الاندماج، موت العظم، كسر الزرعة أو البرغي، تسوس الأسنان المجاورة، ومهم جدًا — التهاب ما حول الزرعة (peri-implant mucositis / peri-implantitis) الذي قد يؤدي إلى فقدان العظم وحاجة لإزالة الزرعة. منع وتشخيص وإدارة التهاب حول الزرعة يمثل تحديًا سريريًا هامًا.
عوامل تؤثر على النجاح وطول العمر
جودة وكمية العظم وتهيئة الموقع.
التدخين وسوء تحكم السكري وسجل أمراض لثوية سابقة.
دقة التخطيط الجراحي والتركيبات (توزيع الأحمال، تصحيح الإطباق).
المتابعة الدورية وصيانة المريض (تنظيفات خاصة، تعليمات نظافة).
معدلات البقاء الناجحة: دراسات منهجية أظهرت معدلات بقاء عالية على المدى 10 سنوات ~ ~93–96% في كثير من الحالات ، لكن معدلات الفشل المتأخر والمضاعفات التقنية والتراكمية تبقى ملحوظة وتتفاوت بين الدراسات. المتابعة طويلة الأمد لا تزال ضرورية.
الوقاية من التهاب ما حول الزرعة وإدارته
التركيز على الوقاية: تقليم نسيج لثوي مناسب، تنظيف دوري لدى اختصاصي، تعليم المريض تنظيف حول الزرعات باستخدام الخيط/فرشاة خاصة وغسولات موضعية حسب الحاجة.
علاج التهاب ما حول الزرعة قد يشمل إزالة الرواسب والطبقة البيولوجية (debridement)، علاجات موضعية أو نظامية بالمضادات الحيوية في حالات مختارة، استخدام الليزر أو أساليب جراحية لإزالة الجيوب المرضية وإعادة تشكيل النسيج، وفي حالات متقدمة إجراء جراحي لإصلاح العظم أو حتى إزالة الزرعة. إدارة المشكلة معقدة وهناك بروتوكولات متجددة في الأدلة الحديثة.
المضادات الحيوية ومسكنات الألم (مبادئ عامة وليس بديل)
بعض العيادات تستخدم بروتوكولًا من الجرعة الواحدة الوقائية قبل الجراحة (مثلاً أموكسيسيلين) حسب المخاطر والإرشادات المحلية، لكن البروتوكولات تختلف والقرارات يجب أن تراعى حالة المريض والحساسية الدوائية والأدلة المحلية. لا تعطِ وصفًا دوائيًا هنا بدون فحص وتقييم الطبيب.
الزمن المتوقع لمسار العلاج (متغير)
بدون إجراءات إضافية: من الموضع الجراحي حتى التركيب النهائي قد يستغرق عادة 2–6 أشهر حسب الفك وجودة العظم ونمط التحميل.
مع تطعيم عظمي أو رفع جيب أنفي قد تمتد الفترة إلى 6–12 شهرًا أو أكثر حتى تحصل على أساس عظمي كافٍ.
تكلفة واعتبارات تأمينية (مختصر)
التكلفة تعتمد على: عدد الزرعات، نوع الزرعة، الحاجة لتطعيم عظمي أو رفع جيب، خبرة الجراح، استخدام الأدلة الجراحية/الرقمية، ونوع التركيب النهائي (خزف فوق التيتانيوم، زركونيا كامل…).
التأمينات تختلف؛ كثير من بوليصات التأمين لا تغطي الزرعات أو تغطي جزءًا فقط. ينصح بإعطاء تقدير مفصل للمريض بعد الفحص الكامل.
بدائل الزراعة
جسور تقليدية مثبتة على الأسنان، أطقم جزئية أو كاملة متحركة، حلول معدلة أخرى — تُختار عندما تكون الزراعة غير ممكنة/غير مرغوبة.
خلاصة سريعة (النقاط الأكثر أهمية مع المراجع)
زراعة الأسنان هي استبدال جذري للسن يعتمد على الاندماج العظمي وتستخدم غالبًا التيتانيوم؛ هي معيار علاجي شائع وفعال.
توقيت الزرع والتركيب (فوري/مبكر/متأخر) يحدده تخطيط الحالة—ITI تضع مبادئ واضحة لاختيار البروتوكول المناسب.
معدلات النجاة على المدى الطويل مرتفعة (دراسات 10 سنوات تُعطي تقريبًا 93–96% بقاء) لكن توجد اختلافات بين الفئات والحالات ويتطلب مراقبة طويلة الأمد.
التهاب ما حول الزرعة (peri-implantitis) مشكلة سريرية مهمة، والوقاية والمتابعة المنتظمة أهم من العلاج لاحقًا.
إجراءات الجراحة تتراوح بين بروتوكولات مرحلة واحدة ومرحلتين مع قواعد تقنية واضحة (حفر متدرج، تبريد، ثبات مبدئي مناسب) ويجب تعديلها بحسب جودة العظم والحالة الجمالية.
في مجمع عيادات إبتسامة السن الطبي في الدمام, حي المزروعية ، نقدم مجموعة شاملة من خدمات طب الأسنان التي تضمن رعاية صحية وجمالية متكاملة لأسنانكم. نلتزم بتقديم أفضل خدمات طب الأسنان ، لضمان حصولكم على علاج فعّال ونتائج مبهرة. نحن هنا لمساعدتكم في الحفاظ على صحة وجمال ابتسامتكم. 😁
